L'onicomicosi dei piedi e delle mani è caratterizzata da una varietà di sintomi. L'aspetto del fungo delle unghie dipende dal tipo di agente patogeno (ce ne sono circa 50 in totale), dalla localizzazione dell'infezione primaria e dalle malattie concomitanti. Esistono molte delle varietà più comuni di onicomicosi, che hanno le loro caratteristiche. L'identificazione della patologia nella fase iniziale consente il trattamento solo con l'aiuto di fondi locali. Altrimenti, dovrai assumere antimicotici sistemici. Con una forma avanzata della malattia e un danno totale, il ripristino della lamina ungueale diventa impossibile.
Onicomicosi: una breve descrizione
L'onicomicosi è un'infezione fungina delle unghie delle gambe (nell'80% dei casi) o delle mani. A rischio sono le persone anziane (tra queste il 40% delle persone oltre i 60 anni è ammalato), così come chi soffre di patologie quali:
- psoriasi;
- diabete mellito (prevalenza tre volte superiore rispetto ad altri gruppi di popolazione) e altre malattie endocrine;
- violazione dell'afflusso di sangue alle estremità a causa di patologie cardiovascolari, cancellando i processi nei vasi sanguigni, portando al loro restringimento; angiotrofoneurosi, vene varicose;
- malattie oncologiche;
- sarcomatosi emorragica (tumori multipli della pelle);
- dermatosi associate a una violazione del processo di cheratinizzazione delle cellule, ittiosi;
- fratture delle ossa della mano o del piede;
- altre gravi malattie somatiche, con conseguente esaurimento generale e diminuzione delle difese dell'organismo.
Le seguenti specialità appartengono al gruppo di rischio professionale:
- minatori;
- atleti;
- dipendenti di enti pubblici;
- metallurgisti;
- personale militare;
- operatori sanitari;
- lavoratori dell'industria;
- cuochi e altri lavoratori le cui attività sono associate al frequente contatto con l'acqua.
Tra tutte le malattie delle unghie, l'onicomicosi è al terzo posto in termini di prevalenza e il numero totale di persone portatrici della malattia è un quinto della popolazione mondiale. Il pericolo della malattia risiede nel fatto che il focus dell'infezione fungina può esistere a lungo ed essere una fonte attiva per infettare altre persone, compresi i membri della propria famiglia.
Inoltre, i funghi causano una sensibilizzazione generale del corpo a causa della produzione di tossine, che contribuisce allo sviluppo di malattie allergiche e dermatologiche nel paziente. Pertanto, è importante identificare il fungo nella fase iniziale e arrestare la sua crescita, diffondendosi attraverso la linfa e il sangue. L'infezione si verifica nel modo seguente:
- in luoghi pubblici come bagni, saune, piscine, palestre;
- attraverso oggetti domestici condivisi (tappeti, salviette, asciugamani);
- durante il trattamento manicure delle unghie;
- quando si indossano le scarpe di qualcun altro.
I fattori di rischio sono anche:
- indossare scarpe strette;
- clima umido e caldo;
- aumento della sudorazione delle gambe;
- immunità indebolita;
- assunzione di farmaci ormonali e antibatterici;
- lesioni e alterazioni distrofiche nelle lamine ungueali.
Varietà della malattia
Esistono diversi tipi di onicomicosi, che sono classificati secondo diversi criteri. Queste caratteristiche aiutano a determinare l'aspetto del fungo del chiodo sulle mani e sui piedi.
Dal tipo di agente patogeno. La sconfitta della lamina ungueale da parte di un tipo di agente patogeno si verifica in ¾ di tutti i casi, due - nel 16%, tre - nel 9%. L'infezione mista più comune si verifica nei pazienti anziani. I patogeni più comuni sono:
- I funghi dermatofiti, i più comuni sono Trichophyton rubrum (80% di tutti i casi) e mentagrophytes var. Interdigitale (circa il 10% dei casi). Epidermophyton floccosum, T. violaceum e T. tonsurans sono meno comuni (3% dei casi in totale).
- Funghi di lievito del genere Candida, che colpiscono più lamine ungueali sulle mani (nel 40% dei casi) che sulle gambe. La malattia è spesso accompagnata da candidosi cronica della pelle e delle mucose. Diverse specie di Candida esistono come simbionti sulla pelle di una persona sana.
- Muffe non dermatofite - Scytalidium dimidiatum e hyalinum, Onychocola canadensis. Si trova più spesso in paesi con climi caldi e umidi.
Secondo la forma della lesione della lamina ungueale. Nello stesso paziente, i tipi di danno possono essere combinati. A seconda delle trasformazioni nell'unghia, si distinguono le seguenti forme:
- normotrofico: solo un cambiamento di colore (giallo sul bordo distale, libero). La forma e lo spessore normali della piastra vengono mantenuti a lungo. Ai bordi, si formano ispessimenti a causa della divisione eccessivamente rapida delle cellule cornee sotto le unghie.
- Ipertrofico: oltre all'ingiallimento e all'ottusità, si osservano ispessimento e deformazione delle lamine ungueali. Nel tempo, acquisiscono una striatura trasversale, diventano di colore grigio sporco, allentati sul bordo distale.
- Atrofica: si verifica una grave distruzione dell'unghia, la pelle subungueale è esposta e ricoperta da masse friabili e sgretolate.
- Dal tipo di onicolisi - c'è un assottigliamento delle lamine ungueali, che sono separate dal letto ungueale. Il colore è opaco, grigio sporco o giallastro; nella zona della radice, il colore può rimanere invariato.
Localizzazione del danno:
- Onicomicosi laterale distale.
- Superficie bianca. Quando si raschiano i danni, è possibile determinare la loro natura superficiale.
- subungueale prossimale.
- Distrofico totale.
Il primo tipo è il più comune e la fonte della lesione è la pelle infetta. L'inizio del processo avviene attraverso la parte distale - il bordo libero verso la radice, motivo per cui questa varietà ha preso il nome. Nella fase iniziale, la lamina ungueale mantiene il suo aspetto normale, ma poi si separa gradualmente dal letto e diventa giallastra. In alcuni casi, si osserva il suo ispessimento. Nella fase finale, il colore dell'unghia acquisisce sfumature diverse (dal verde e dal blu al marrone), a seconda della contaminazione dei batteri.
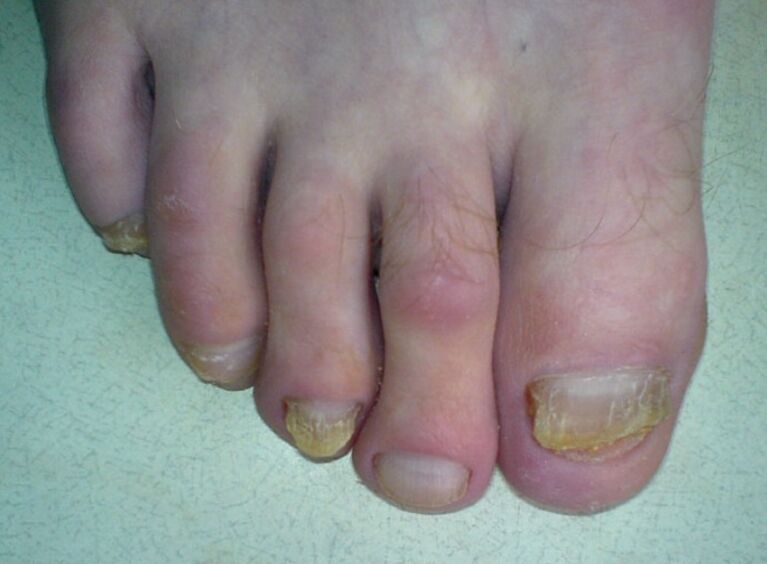
La seconda forma di onicomicosi è caratterizzata dalla comparsa di macchie bianche, strisce che compaiono sulla superficie esterna dell'unghia e si diffondono gradualmente su tutta la placca. Nel tempo, le macchie cambiano colore in giallo o giallo-marrone. Nella maggior parte dei casi, questa lesione è associata alla semina di trichophyton mentagrophytes o muffe del genere Aspergillus. Questa forma della malattia è più comune tra gli anziani. La radice dell'unghia e il letto, di regola, rimangono intatti e il piatto si sbriciola e diventa di colore grigio o marrone.
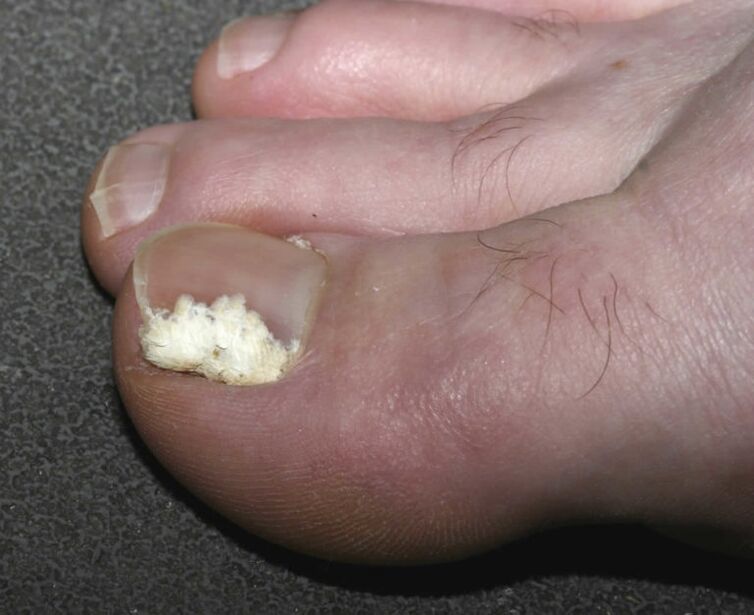
La lesione subungueale è la forma più rara. I suoi agenti causali possono essere tutti e tre i tipi di agenti patogeni. La diffusione dell'infezione avviene dalla pelle o dalla cresta laterale verso la radice dell'unghia. Le macchie compaiono nella parte centrale della lamina ungueale o sul foro, e successivamente si staccano molto rapidamente. Il letto ungueale e la radice non sono infiammati, ma è spesso presente un'infezione batterica secondaria che porta all'oscuramento dell'unghia.
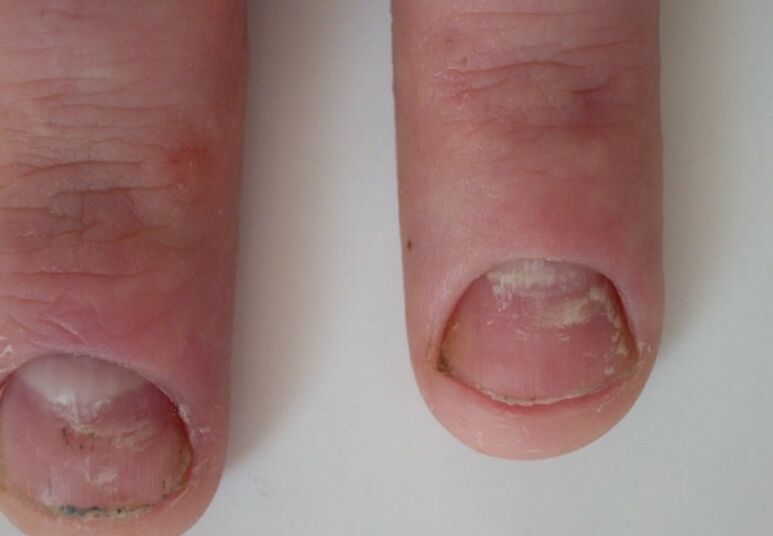
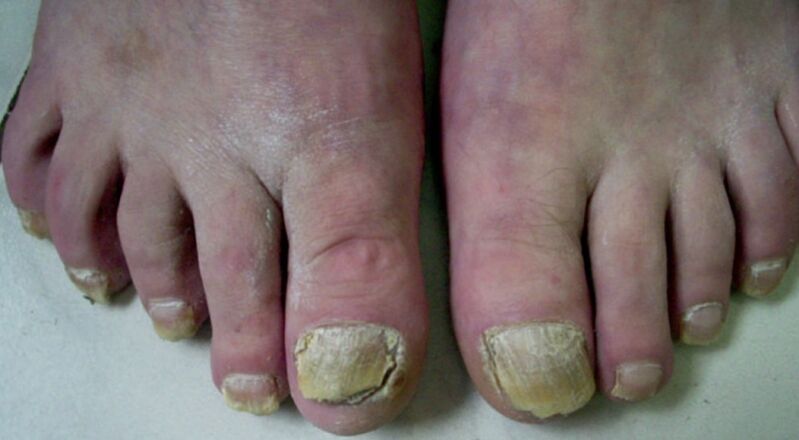
Con la forma totale della malattia, è interessata l'intera area dell'unghia, che in molti casi è accompagnata dalla sua completa distruzione. La radice scompare o si ispessisce patologicamente, per cui la normale formazione della placca non è più possibile. Nella fase finale della malattia, si osservano solo i suoi resti sbriciolati. Questa forma di onicomicosi è spesso il caso della candidosi. Gli agenti causali possono anche essere funghi epidermofiti.
I primi segni della malattia
Ci sono sintomi che aiutano a riconoscere un'infezione fungina nella fase iniziale. Il paziente può avere uno o più dei seguenti:
- perdita di trasparenza e lucentezza sulla lamina ungueale;
- il colore dell'unghia diventa biancastro o giallastro;
- il bordo dell'unghia diventa irregolare, sottile, morbido;
- l'aspetto di macchie gialle o bianche, strisce lungo i bordi della placca (sulle mani - al centro della lamina ungueale);
- alcuni tipi di funghi provocano danni alle unghie solo sul primo dito, il resto rimane invariato (tra questi ci sono le onicomicosi bianche superficiali, che solitamente danneggiano l'unghia del primo dito, meno spesso il mignolo);
- la piastra si allontana dal letto di 1-2 mm.
Per lungo tempo, il processo patologico può essere localizzato solo lungo il bordo distale della placca, quindi è possibile fermare l'infezione prevenendo la deformazione, il distacco della lamina ungueale e il danneggiamento della radice, portando a conseguenze irreversibili.
Man mano che il processo procede, compaiono altri segni:
- strisce bianche che vanno dal bordo libero alla radice;
- "Nervatura" dell'unghia in direzione trasversale;
- il suo assottigliamento;
- scheggiature della placca e altri sintomi corrispondenti a un certo tipo di onicomicosi.
L'onicomicosi superficiale bianca non compare quasi mai sulle unghie delle mani. A volte questa forma della malattia è combinata con una distale. Quando viene infettato da Т. rubrum, il danno è molto spesso di natura multipla. Quando infettati da funghi del genere Candida (in casi più rari, con infezione da muffe), si verifica prima l'infiammazione delle creste ungueali posteriori o laterali, accompagnata dai seguenti sintomi:
- arrossamento, compattazione e gonfiore del rullo;
- cambiando la sua forma;
- l'aspetto di squame bianche lungo il bordo del rullo;
- separazione della cuticola e sua distruzione;
- dolore nel sito della lesione alla palpazione;
- in rari casi, quando viene premuto, viene rilasciata una piccola quantità di pus.
Nei bambini, la malattia nella fase iniziale è caratterizzata dalle seguenti caratteristiche:
- superficie dell'unghia ruvida;
- la forma è spesso invariata;
- la sconfitta nella maggior parte dei casi - sul bordo distale;
- si osserva anche un processo fungino attivo sulla pelle dei piedi;
- in casi più rari, viene rilevata l'ipercheratosi subungueale.
Se l'unghia acquisisce un colore verde brillante, ciò indica l'aggiunta di un'infezione batterica secondaria - Pseudomonas aeruginosa e il colore nero indica un'infezione da Proteus.
Differenza da altre patologie
Cambiamenti nelle unghie, simili a quelli dell'onicomicosi, si osservano anche in altre malattie:
- psoriasi (esfoliazione dell'unghia lungo il bordo, suo ispessimento, irregolarità "ditale" della superficie, desquamazione lungo le creste, ingiallimento, distruzione dell'unghia);
- lichen planus (fessura profonda al centro della placca, ispessimenti longitudinali, ipercheratosi subungueale, rottura lungo il bordo distale, aumento della fragilità, perdita dell'unghia per scissione);
- eczema (solchi trasversali, rammollimento dei tessuti, desquamazione lungo il bordo, ispessimento del rullo);
- tricofitosi delle unghie (in questo caso c'è anche una lesione della pelle liscia o pelosa).
Poiché i sintomi esterni dell'onicomicosi possono coincidere con malattie non fungine, per fare una diagnosi accurata sono necessari l'esame microscopico e la semina dell'agente patogeno.
Trattamento
Nella fase iniziale della malattia, se non è interessata più della metà della lamina ungueale, il trattamento può essere effettuato utilizzando solo rimedi locali. La tattica della terapia dipende anche dalla forma della malattia.
L'onicomicosi multipla a lungo termine con complicanze batteriche dovrà essere trattata per un tempo più lungo - per diversi mesi, con l'aiuto di farmaci antifungini sistemici. La terapia locale viene effettuata nei casi in cui vi sia un alto rischio di effetti collaterali, nelle donne in gravidanza e in allattamento, nelle persone con malattie del fegato, malattie renali, allergie ai farmaci. Lo svantaggio dei farmaci locali è che non sono in grado di penetrare nella radice dell'unghia e, se la matrice è danneggiata, tale trattamento è inefficace.
Prima di applicare agenti antifungini, è necessario un pretrattamento: rimozione delle aree infette. Questo viene fatto con l'aiuto di agenti cheratolitici: unguento, cerotti. La terapia viene eseguita entro 1-3 settimane. Dopo la pulizia, applicare uno dei farmaci antimicotici sotto forma di:
- crema;
- soluzione;
- vernice.
Creme e soluzioni vengono applicate due volte al giorno fino a quando un'unghia sana non ricresce. A scopo preventivo, si consiglia di elaborare le unghie non interessate. Le vernici vengono utilizzate 1-2 volte a settimana per almeno sei mesi. Possono essere usati come unico rimedio per il trattamento solo se non è interessato più di un terzo della lamina ungueale e la durata della malattia non supera 1 anno.
In caso di infezione fungina delle unghie dei piedi, è necessario disinfettare le scarpe con una soluzione di formalina al 40%. Dopo averlo pulito con un batuffolo di cotone inumidito, viene lasciato nelle scarpe e avvolto durante la notte in un sacchetto di plastica. Poiché la formalina è tossica, dopo la disinfezione è necessario aerare le scarpe e l'ambiente. I calzini di una persona malata devono essere bolliti.
Come misura preventiva, devono essere osservate le seguenti raccomandazioni:
- Adottare misure per eliminare l'eccessiva sudorazione delle gambe (uso di polveri, trattamento con formulazioni a base di urotropina).
- Quando si visitano piscine, spiagge e luoghi simili, utilizzare lastre di gomma individuali.
- Cambia i calzini ogni giorno, disinfetta periodicamente le scarpe.
- Tratta altre malattie delle unghie in tempo, idrata la pelle secca di piedi e mani.
- Usa solo le tue scarpe.















